KLINISCHER BEFUND: 155 cm, 57 kg, RR 118/78, Puls 68/min. Gelenkstatus: Keine Schwellungen. Elevation des linken Armes deutlich eingeschränkt (Abduktion ca. 20°)
LABOR: Hb 12,8 g/dl, CRP 4,1 mg/l., BKS 24/h, Leukozyten 7.200/µl, Kreatinin 0,63 mg/dl, RF pos. (121 IU), ccP pos., ANA 1:100
BILDGEBENDE DIAGNOSTIK: Sonografie (s. u.)
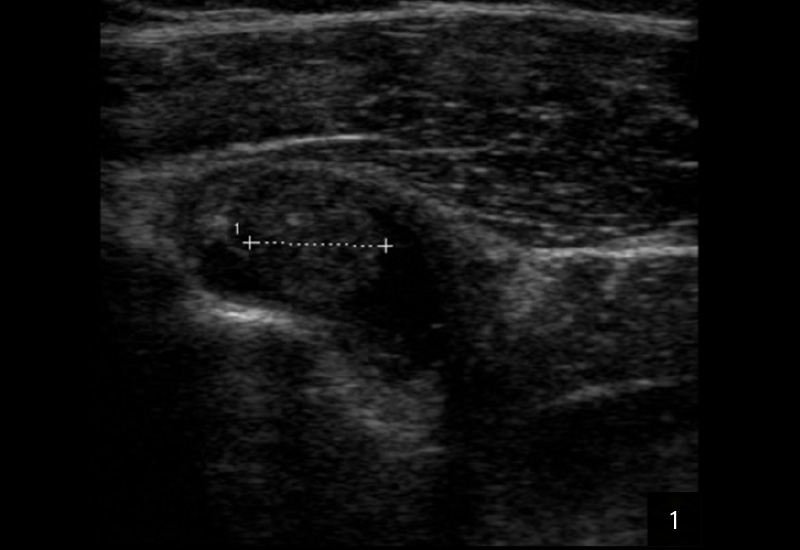
DIAGNOSE: TENOSYNOVITIS DER LANGEN BIZEPSSEHNE BEI RA
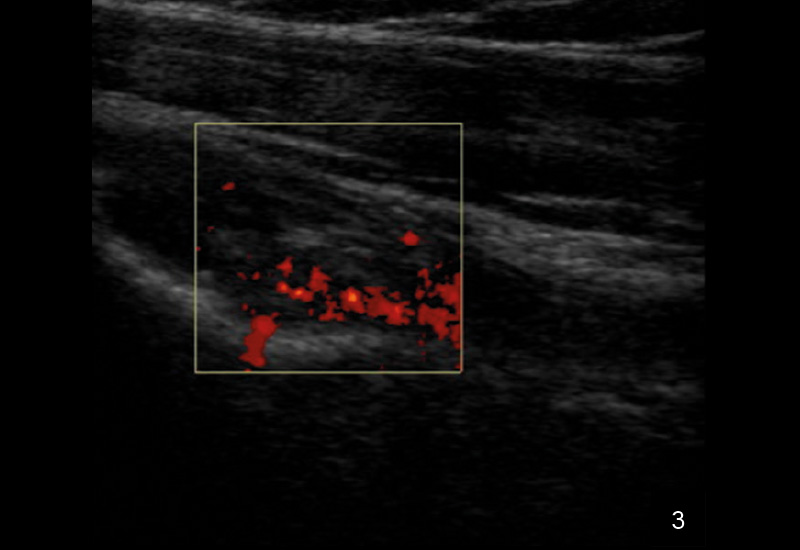
Die Sonografie gilt als erstes bildgebendes Verfahren hoher Wertigkeit bei der Diagnose einer Tenosynovitis der langen Bizepssehne, da sie dynamische Untersuchungen ermöglicht und periphere sowie intraartikuläre Abschnitte zuverlässig darstellt. Typische sonografische Kriterien umfassen eine Sehnenschwellung mit echoarmen Arealen, umgebende Flüssigkeitsansammlungen in der Sehnenscheide (Halo-Phänomen), synoviale Verdickungen und erhöhten Dopplerfluss als Hinweis auf Hypervaskularisation. Die Methode ist untersucherabhängig, bietet jedoch eine hohe Sensitivität (50–96 %) und Spezifität (bis 100 %) für Instabilitäten, Luxationen oder Rupturen, insbesondere durch Provokation in Außenrotation.
VERGLEICH ZU MRT: Die Magnetresonanztomografie (MRT), vorzugsweise mit Kontrastmittel (MR-Arthrografie), stellt das Mittel der Wahl für detaillierte anatomische Beurteilung dar, insbesondere bei intraartikulären Läsionen wie Sanduhr-Bizeps (fortgeschrittene Form der Bizepssehnenläsion) oder SLAP-Läsionen (eine Verletzung der oberen Gelenklippe [Labrum]), wo sie unregelmäßige Sehnenkonturen, intratendinöse Signalsteigerungen (T2w-FS-Sequenzen) und peritendinöse Effusionen überlegen darstellt. Im Gegensatz zur Sonografie erfasst die MRT Komorbiditäten der Rotatorenmanschette besser (Sensitivität 63–80 %, Spezifität 87–91 %), ist jedoch kostspieliger, zeitaufwendiger und kontraindiziert bei Implantaten oder Klaustrophobie. Beide Verfahren ergänzen sich: Sonografie primär für dynamisches, kostengünstiges Screening, MRT bei unklaren Fällen oder Therapieplanung.
WEITERE VERFAHREN: Röntgenaufnahmen dienen der Ausschlussdiagnostik knöcherner Pathologien (z. B. Kalkablagerungen), sind jedoch bei reiner Tenosynovitis unsensibel. CT-Arthrografie oder konventionelle Arthrografie spielen eine untergeordnete Rolle und werden selten eingesetzt. Die definitive Diagnosesicherung erfolgt durch klinisch-sonografische Korrelation, wobei eine Arthroskopie bei therapierefraktären Fällen indiziert ist.
Prof. Dr. med. Herbert Kellner
Schwerpunktpraxis für Rheumatologie und Gastroenterologie
und Ärztlicher Leiter der Abteilung Rheumatologie
Romanstr. 9, 80639 München