KLINISCHER BEFUND: 158 cm, 59 kg. Gelenkstatus: Elevation der Arme über die Horizontale schmerzhaft eingeschränkt, rechtsbetont. Schmerzhafter Schürzen- und Hinterhauptsgriff. Schmerzen beim Aufstehen im Becken-, Oberschenkel und Kniebereich. Knötchen an den Fingerendgelenken, insbesondere D 2 und 5 bds. Faustschluss bds. möglich.
LABOR: Hb 10,6 g/dl, CRP <5 mg/l., BKS 14/h, Leukozyten 9.900/µl, ANA negativ.
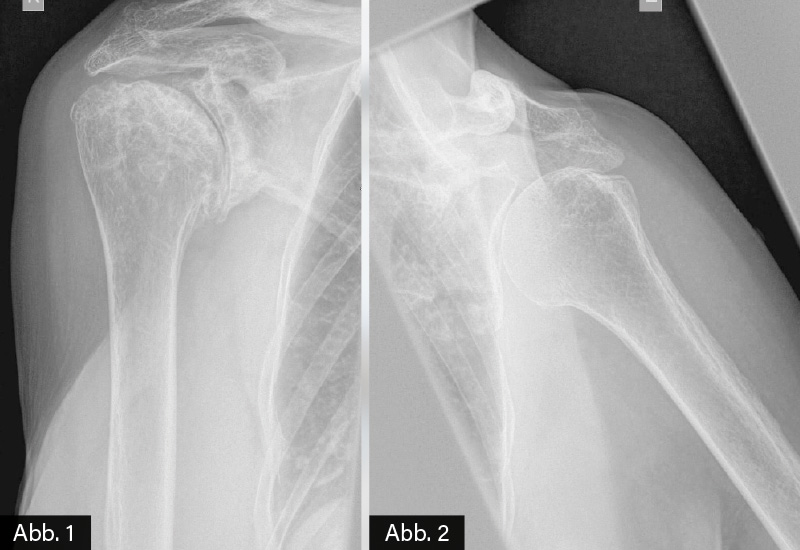
BILDGEBENDE DIAGNOSTIK: Röntgen (siehe Bild)
DIAGNOSE: Fortgeschrittene Omarthrose bds.
Als Omarthrose versteht man degenerative Veränderungen des Schultergelenks. Sie ist seltener als die Gon- oder die Coxarthrose, da das Schultergelenk kein gewichtstragendes Gelenk ist und tritt am häufigsten idiopathisch auf. Sie wird aber ebenfalls nach Traumen (z. B. Frakturen des Humeruskopfes) beobachtet oder kann aus chronischer Schulterinstabilität aufgrund rezidivierender Schultergelenkluxationen resultieren. Ein persistierender Defekt im Bereich der Rotatorenmanschette kann ebenfalls zur Omarthrose führen. Eine sekundäre Omarthrose tritt häufig bei entzündlich-rheumatischen Erkrankungen, insbesondere der rheumatoiden Arthritis (RA) und vor allem in höherem Alter, auf. Bewegungsabhängige Schmerzen mit Funktionseinschränkung (z. B. bei der Elevation, dem Schürzen- oder Hinterhauptsgriff) sind charakteristisch für eine Omarthrose. Ruheschmerzen treten beim Liegen auf dem degenerativ veränderten Schultergelenk im fortgeschrittenen Stadium auf. Bei der klinischen Untersuchung fällt frühzeitig eine Funktionseinschränkung der betroffenen Schultergelenke auf. Im chronischen Verlauf kann es zu einer sichtbaren Muskelatrophie kommen. Eine Schwellung im Bereich des Schultergelenks ist nur bei gleichzeitiger entzündlicher Gelenkerkrankung (z. B. RA) oder bei aktivierter Arthrose sicht- und tastbar.
Zur Diagnostik werden Röntgenaufnahmen in zwei Ebenen angefertigt. Typische Befunde der Omarthrose sind eine Gelenkspaltverschmälerung, subchondrale Sklerosierung und in fortgeschrittenen Fällen osteophytäre Randanbauten und subchondrale Zystenbildung im Schulterpfannenbereich als auch dem betroffenen Humeruskopf. Bei klinischem V. a. eine Polymyalgia rheumatica (PMR) sollte auch aufgrund des Alters der Betroffenen eine Omarthrose ausgeschlossen werden. Im vorliegenden Fall waren die nicht erhöhten Entzündungsparameter (CRP, BKS), die für die PMR-Diagnose pathognomonischen Charakter besitzen, und das schlechte Ansprechen auf Steroide wichtige differenzialdiagnostische Hinweise, dass eine fortgeschrittene Omarthrose und nicht PMR Ursache der Schmerzsymptomatik war.
Zur medikamentösen Schmerztherapie können NSAR, Coxibe oder Analgetika eingesetzt werden. Krankengymnastik und physiotherapeutische Maßnahmen können die Beweglichkeit der durch die Arthrose schmerzhaft eingeschränkten Gelenkfunktion verbessern. Operative Maßnahmen, z. B. Gelenkersatz, sind nur selten erforderlich und oft bestehen im fortgeschrittenen Alter der Patienten relative oder absolute Kontraindikationen gegen einen Gelenkersatz.
Prof. Dr. med. Herbert Kellner
Facharzt für Innere Medizin, Rheumatologie,
Gastroenterologie und Physikalische Medizin
Romanstr. 9, 80639 München