Nutzen wiederholter MRT-Untersuchungen bei Verdacht auf axSpA
Die SPACE-Kohorte untersuchte den Nutzen wiederholter Beurteilungen von SpA-Merkmalen einschließlich der Magnetresonanztomografie (MRT) über 2 Jahre bei Patienten mit chronischen Rückenschmerzen und Verdacht auf eine frühe axSpA.
Insgesamt wurden 552 Patienten eingeschlossen. Eine definitive axSpA wurde bei 175 (32 %) Patienten zu Baseline (BL) und bei 165 (30 %) nach 2 Jahren festgestellt. Von den 175 Patienten mit definitiver axSpA zu BL behielten 133 (76 %) die Diagnose bei, und nur 11 (6 %) wechselten zu keiner axSpA nach 2 Jahren. Die Diagnose änderte sich über 2 Jahre bei 32 Patienten zu definitiver axSpA (5 davon mit der definitiven Diagnose „keine axSpA“ zu BL); im Durchschnitt waren bereits 3-4 SpA-Merkmale zu BL vorhanden und 1 neues SpA-Merkmal entwickelte sich über 2 Jahre, wobei ein Ansprechen auf NSAR (9/24 Patienten) und MRT-Sakroiliitis (8/24 Patienten) am häufigsten im Laufe der Zeit auftraten. Von den 8 Patienten mit neuer MRT-Sakroiliitis über die Zeit waren 7 (88 %) HLA-B27+ und 5 (63 %)
männlich.
Zusammenfassend war die Ausbeute wiederholter Beurteilungen von SpA-Merkmalen bei Patienten mit chronischem Rückenschmerz, bei denen eine axSpA vermutet wurde, eher bescheiden für die Zunahme neuer definitiver axSpA-Diagnosen nach 2 Jahren. Die Nützlichkeit der Wiederholung einer MRT-Untersuchung in Bezug auf die diagnostische Ausbeute ist gering, kann aber bei HLA-B27+-Patienten, insbesondere wenn sie männlich sind, in Betracht gezogen werden. (1)
Improve-axSpA: Verbesserung der diagnostischen Genauigkeit
Das Improve-axSpA-Projekt zielte darauf ab, die Wirksamkeit der telemedizinischen Beratung bei der Verbesserung der diagnostischen Genauigkeit von axSpA zu bewerten. Dafür wurde eine zentrale Telemedizin-Plattform eingerichtet, die es ermöglichte, klinische und bildgebende Informationen von Patienten zu sammeln, die sich mit Verdacht auf axSpA bei Rheumatologen und Orthopäden vorstellten. Teilnehmende Zentren wurden ermutigt, geeignete Patienten fortlaufend zu rekrutieren. Gesammelte Informationen beinhalteten die vermutete Diagnose und bildgebende Befunde, demografische und Labor-Daten, Informationen über potenzielle mechanische Stressfaktoren, Charakteristika von Rückenschmerzen und SpA-Merkmale, wie sie vom lokalen Arzt beurteilt wurden.
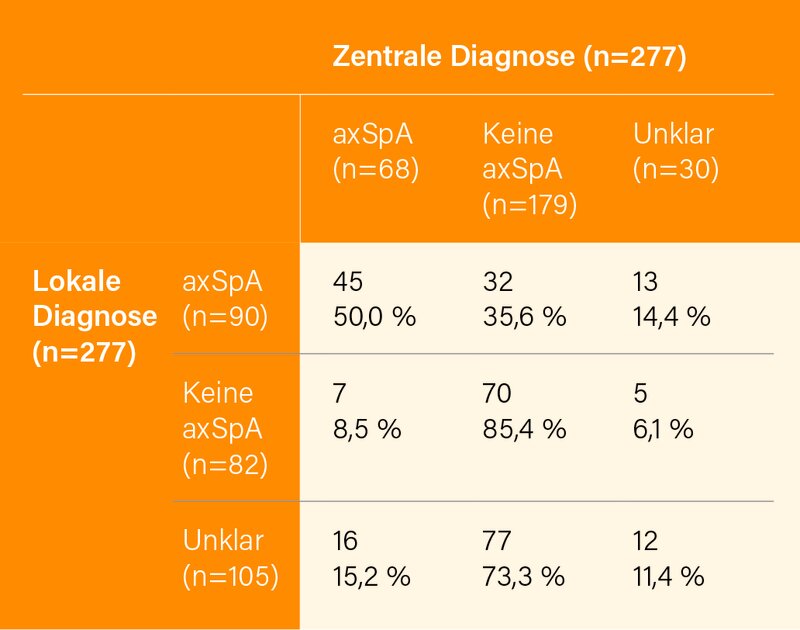
Die zentrale Expertenbewertung umfasste eine detaillierte Beurteilung der eingereichten Daten, einschließlich der Bildgebung, und die abschließende Schlussfolgerung über das Vorhandensein oder Fehlen von axSpA. Insgesamt wurden im Rahmen diese Analyse 277 Fälle ausgewertet. Die Verteilung der Diagnosen nach lokaler und zentraler Beurteilung ist in Tab. 1 präsentiert. Von 277 Patienten wurden lokal 90 (33 %) mit axSpA diagnostiziert. In nur 45 (50 %) dieser Fälle konnte axSpA nach zentraler Bewertung bestätigt werden, während bei 32 Patienten (36 %) eine alternative Ursache für Rückenschmerzen (in den meisten Fällen degenerative/mechanische Probleme, unspezifischer Rückenschmerz) wahrscheinlicher gefunden wurde. Im Gegensatz dazu konnte bei 82 Patienten ohne axSpA laut lokaler Einschätzung in 70 (85 %) der Fälle axSpA auch nach zentraler Bewertung ausgeschlossen werden.
Mehrere wichtige Unterschiede wurden zwischen Patienten mit zentral bestätigter vs. ausgeschlossener axSpA gefunden: Patienten ohne SpA waren älter, häufiger weiblich (und häufiger mit einer Vorgeschichte von Schwangerschaften und ≥2 Geburten), hatten niedrigere CRP-Werte, einen höheren BMI und waren seltener HLA-B27+. Die An- oder Abwesenheit von SpA-kompatiblen aktiven entzündlichen und strukturellen Veränderungen im MRT der Sakroiliakalgelenke gemäß der zentralen Bewertung waren jedoch stark diskriminierend zwischen den Gruppen mit bestätigter und ausgeschlossener SpA.
Die Interimsergebnisse aus der Improve-axSpA Studie deuten auf ein hohes Risiko einer Überdiagnose von SpA in der täglichen klinischen Praxis hin, wobei telemedizinische Werkzeuge bei der Diagnosefindung hilfreich sein könnten. (2)
Kardiovaskuläres Risiko von NSAR-Langzeitanwendung bei r-axSpA
In einer groß angelegten Studie wurde bei Patienten mit röntgenologischer (r-)axSpA das kardiovaskuläre (CV)-Risiko bei Langzeitanwendung von nichtsteroidalen Antirheumatika (NSAR) untersucht. Hierzu wurden Daten einer landesweiten, populationsbasierten Kohorte analysiert. Das Hauptaugenmerk lag auf CV-Erkrankungen, die sich aus ischämischer Herzerkrankung, Schlaganfall oder Herzinsuffizienz zusammensetzen. Eine langfristige NSAR-Nutzung wurde definiert als Einnahme über mehr als 365 kumulative Tagesdosen.
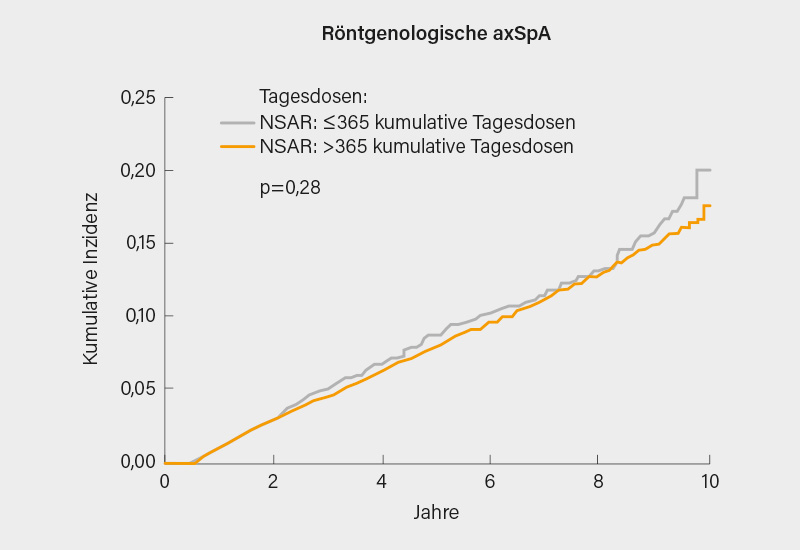
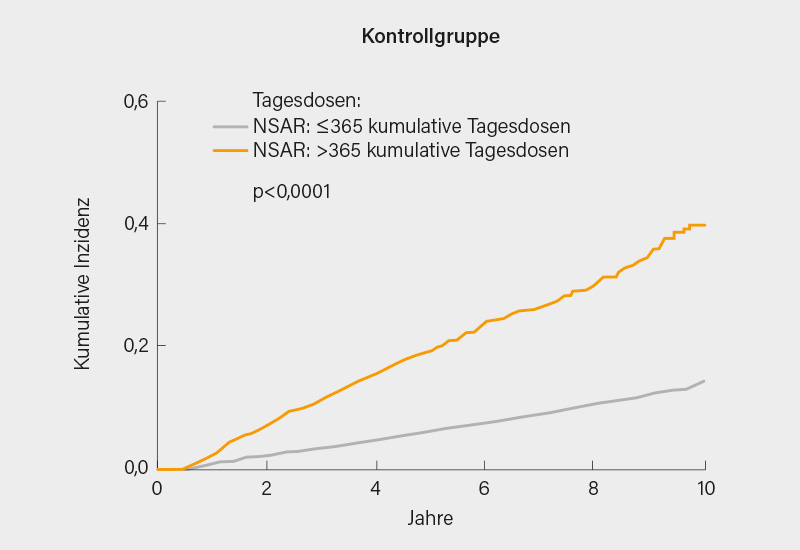
Die Ergebnisse zeigten, dass unter 19.775 r-axSpA-Patienten und 59.325 Kontrollpersonen ohne r-axSpA insgesamt 1.663 bzw. 4.308 neue Fälle von CV-Erkrankungen auftraten, was einer Inzidenz von 16,9 bzw. 13,8 pro 1.000 Personenjahre (PJ) entspricht. Bei Kontrollen ohne r-axSpA führte die langfristige Nutzung von NSAR zu einem erhöhten Risiko für CV-Erkrankungen (adjustierte Hazard Ratio [aHR] 1,64; 95% Konfidenzintervall [KI] 1,48-1,82). Im Gegensatz dazu erhöhte die langfristige Einnahme von NSAR bei r-axSpA-Patienten nicht das Risiko für CV-Erkrankungen (aHR 1,06; 95% KI 0,94–1,20; adjustiert für Alter, Geschlecht, sozioökonomischem Status, BMI, Raucherstatus, Bluthochdruck, Diabetes, Hyperlipidämie und Nutzung von TNF-Inhibitoren) (Abb. 1).
Diese Daten bestätigen, dass NSAR bei r-axSpA-Patienten sehr wahrscheinlich eher einen protektiven Effekt bezogen auf die CV-Ereignisse und die Mortalität haben, was mit einem antientzündlichen Effekt erklärt werden kann. (3)
Kardiovaskuläres Risiko unter TNF- und IL-17-Inhibitoren bei r-axSpA
Eine weitere Studie konzentrierte sich auf das Risiko von CV-Ereignissen in Verbindung mit der Exposition gegenüber TNF- und Interleukin (IL)-17-Inhibitoren bei r-axSpA-Patienten. Aus der koreanischen nationalen Datenbank wurden Daten von 43.502 r-axSpA-Patienten ohne vorherige CV-Ereignisse analysiert. Letztere wurden definiert als neu aufgetretene Myokardinfarkte oder Schlaganfälle. Die Patienten wurden bis ins Jahr 2021 nachverfolgt.
Die Inzidenzraten von CV-Ereignissen in Perioden ohne bDMARD-Exposition, bei Exposition gegenüber TNF-Hemmern und bei Exposition gegenüber IL-17-Hemmern betrugen jeweils 18,66, 8,92 und 12,87 pro 10.000 PJ. Eine Exposition gegenüber TNF-Hemmern (vs. keiner bDMARD-Exposition) war signifikant mit einem geringeren Risiko von CV-Ereignissen assoziiert (angepasste HR 0,697; 95% KI 0,499–0,974), während dies auf eine Exposition gegenüber IL-17-Hemmern (vs. keiner bDMARD-Exposition) nicht zutraf (angepasste HR 0,958; 95% KI 0,133–6,888). Das Risiko von CV-Ereignissen unterschied sich jedoch nicht zwischen der Exposition gegenüber IL-17- und TNF-Hemmer (angepasste HR 1,373; 95% KI 0,188–10,029).
Somit zeigte diese Studie, dass eine Exposition gegenüber TNF-Hemmern (im Vergleich zu keiner Exposition gegenüber bDMARDs) mit einem um etwa 30 % geringeren Risiko von CV-Ereignissen bei r-axSpA-Patienten assoziiert war. Diese Daten bestätigen die früheren prä-klinischen Daten und aus kleineren Studien, die multiple positive Effekte von TNF-Hemmern im kardiovaskulären Bereich gezeigt haben. Diese Information ist wichtig für die richtige Einordnung und Interpretation von Daten zu anderen krankheitsmodifizierenden Medikamenten einschließlich der Januskinase-Hemmer. (4)
Uveitis bei axSpA-Patienten unter Therapie mit Bimekizumab
In einer gepoolten Analyse von Phase-IIb/III-Studien wurde die Inzidenz von Uveitis bei axSpA-Patienten, die mit Bimekizumab (BKZ) behandelt wurden, untersucht. Daten wurden für Patienten zusammengefasst, die in der doppelblinden Behandlungsphase der Phase-III-Studien bei axSpA entweder auf BKZ oder Placebo (PBO) randomisiert wurden. Überdies wurden die Daten für alle Patienten zusammengefasst, die mit BKZ 160 mg alle 4 Wochen (Q4W) in verfügbaren BKZ-Studien behandelt wurden. Uveitis-Fälle (v. a. akute anteriore Uveitis) wurden als unerwünschte Ereignisse (treatment-emergent adverse events, TEAEs) erfasst und als Inzidenz sowie als expositionsangepasste Inzidenzraten (EAIRs) pro 100 PJ für alle Patienten, die mindestens eine BKZ-Dosis erhielten, berichtet. Die Ergebnisse zeigten eine niedrigere Inzidenzrate von Uveitis bei mit Bimekizumab behandelten Patienten gegenüber Placebo (Abb. 2).
Diese Daten deuten darauf hin, dass Bimekizumab sicher bei axSpA-Patienten eingesetzt werden kann, die eine anteriore Uveitis in der Vorgeschichte haben. (5)
Hochsensitives CRP und Risiko für Psoriasis-Arthritis
Eine prospektive Kohortenstudie untersuchte den Zusammenhang zwischen hs-CRP und dem Risiko der Entwicklung einer PsA bei Psoriasis-Patienten. Insgesamt wurden 589 von 2006 bis 2019 verfolgte Psoriasis-Patienten analysiert. Die durchschnittliche Nachbeobachtungszeit betrug 7,5 Jahre. 57 Patienten entwickelten während des Nachbeobachtungszeitraums eine PsA (Inzidenz von 1,2 Ereignissen pro Jahr). Signifikant höhere hs-CRP-Werte zu Baseline fanden sich bei Patienten mit Arthralgien vs. Patienten ohne Gelenkbeschwerden (4,2 ±8,53 vs. 2,71 ±3,67 mg/l). Höhere hs-CRP-Werte waren mit der zukünftigen Entwicklung von PsA in der univariaten Analyse assoziiert (HR 1,03; 95% KI 1,01-1,05). Diese Assoziation blieb in der multivariablen Regressionsanalyse signifikant (HR 1,04; 95% KI 1,01-1,06).
Diese Studie verdeutlicht, dass die Identifizierung von Risikopatienten für die Entwicklung einer PsA (und somit für die Überweisung zum Rheumatologen) mit einem einfachen und weit verbreiteten Labortest möglich wäre. (6)
Behandlung von oligoartikulärer PsA mit Apremilast
In der FOREMOST-Studie wurde die Wirksamkeit von Apremilast (APR) bei Patienten mit oligoartikulärer PsA (eine ansonsten im Rahmen von klinischen Studien kaum angesprochene Patientenpopulation) untersucht. Teilnahmeberechtigt waren Patienten mit früher Erkrankung (PsA-Dauer ≤5 Jahre) und begrenzter Gelenkbeteiligung (>1, aber ≤4 geschwollene und >1, aber ≤4 schmerzhafte Gelenke bei einer Beurteilung von 66–68 Gelenken). Als Sentinel-Gelenke wurden die bei Baseline (BL) betroffenen Gelenke definiert. Die Patienten wurden im Verhältnis 2:1 auf APR oder Placebo (PBO) für 24 Wochen randomisiert. Der primäre Endpunkt war der Anteil der Patienten in Woche 16, die eine minimale Krankheitsaktivität in den Gelenken (MDA-Joints) erreichten (≤1 schmerzhafte und ≤1 geschwollene Gelenke sowie 3 von 5 anderen Kriterien).
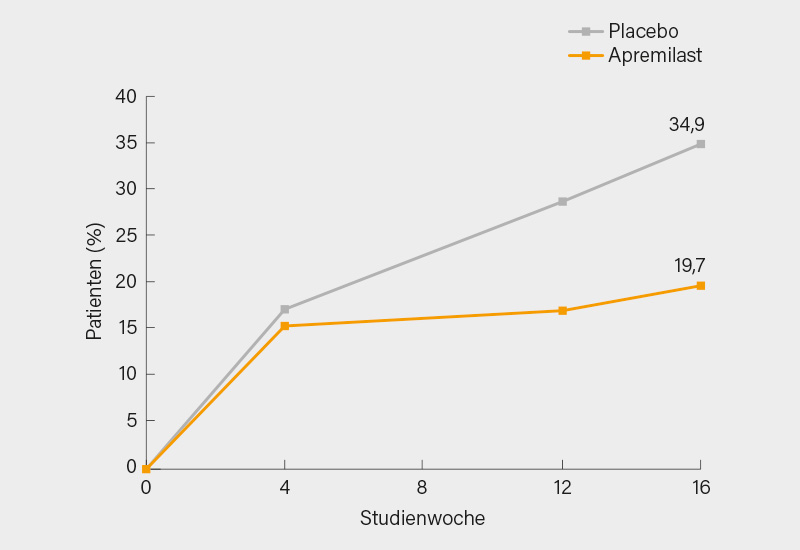
In der Gesamtpopulation von 308 randomisierten Patienten (APR: n=203; PBO: n=105) wurde die MDA-Joints-Antwort von signifikant mehr Patienten mit APR (33,9 %) im Vergleich zu PBO (16,0 %) in Woche 16 erreicht (p=0,0008). Bei Patienten mit 2-4 beteiligten Gelenken zu BL gab es unter PBO einen Anstieg im Anteil der Patienten, die bis Woche 16 auf eine Gelenkzahl >4 wechselten, aber nicht unter APR (Abb. 3).
Somit wurde im Rahmen dieser Studie eine bessere Krankheitskontrolle mit APR erreicht verglichen mit PBO auf dem Hintergrund einer Standardtherapie. Obwohl die Daten wahrscheinlich auch mit anderen modernen DMARDs hätten generiert werden können, ist Apremilast die erste Substanz, für die bei oligoartikulärer PsA im Rahmen einer kontrollierten Studie ein Ansprechen belegt wurde. (7)
Prof. Dr. med. Denis Poddubnyy
Leiter der Rheumatologie am Campus Benjamin Franklin – Medizinische Klinik für Gastroenterologie,
Infektiologie und Rheumatologie
Charité – Universitätsmedizin Berlin
Hindenburgdamm 30, 12203 Berlin

![Abb. 2: Gepoolte Inzidenz von Uveitis-TEAEs (Ereignisrate pro 100 PJ [EAIR/100 PJ] [95% KI]), stratifiziert nach Vorgeschichte von Uveitis (5) Abb. 2: Gepoolte Inzidenz von Uveitis-TEAEs (Ereignisrate pro 100 PJ [EAIR/100 PJ] [95% KI]), stratifiziert nach Vorgeschichte von Uveitis (5)](/fileadmin/redaktion/RM_1_2024/58.jpg)